| 6月13日 |
|
|
||||||
|
|
||||||
| №85「妊娠とレントゲン撮影」Radiophobia レディオフォビア 1.「不妊治療を受けているが、歯に痛みがあり歯科医院を受診しました。レントゲンを撮る必要があると言われたが、卵子に影響がないでしょうか?」 2.「妊娠したと分る前に歯科医院でレントゲン撮影をされてしまった。中絶したほうがいいでしょうか?」 3.「妊娠中のレントゲン撮影は胎児に影響しませんか?」 4.「レントゲンを撮らないで歯科治療ができないのですか?」 21世紀になって日本人の平均初婚年齢は20代の後半に移行しています。 人口動態統計によれば、1970年女性が24.2歳であったのが、2005年には28歳以上へ、男性が26.9歳から30歳へ晩婚化していることがわかります。 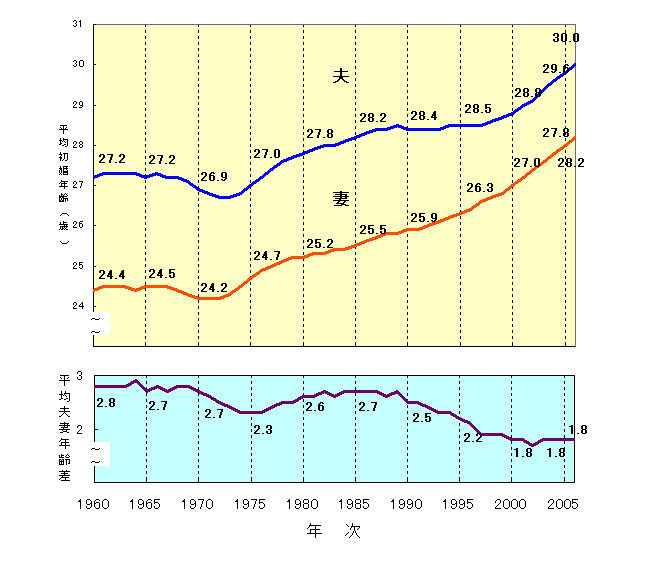 (「人口動態統計」厚生労働省大臣官房統計情報部より引用) 晩婚化の進行に伴い、20代の女性の出産は大幅に減り、いまや初産は30歳があたりまえの時代になっています。それにつれて結婚後の出生ペースも低下し、合計特殊出生率は1950年の3.65から2003年には1.28まで下がりましたが、2006年には1.34まで少し回復しています。 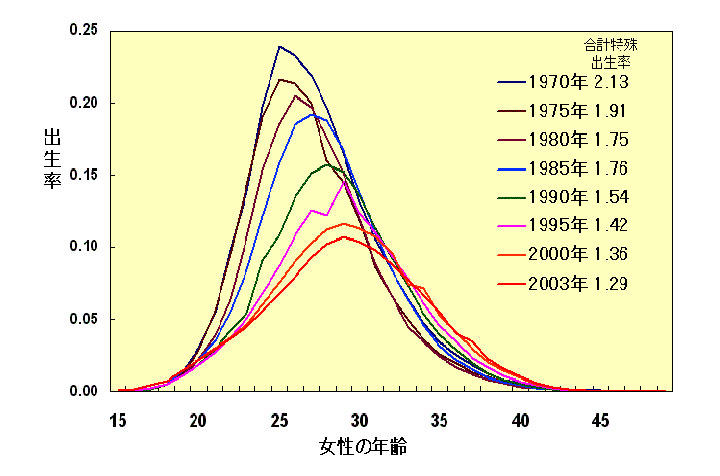 (「人口動態統計」厚生労働省大臣官房統計情報部より引用) 高齢出産の特徴としては、経済的な余裕が生まれ結婚生活が安定しやすいという社会学的な長所があります。ただし子供が成人になるとき、両親はすでに退職している可能性が高く、場合によっては生まれてきた子供が大人になったときの最初の仕事が老齢化した両親の介護になるケースもありえます。 一方、年齢が高くなればなるほど、妊娠しにくく、妊娠させにくくなることが生物学的な短所になります。45歳を越える男性の精子のDNA損傷率は30歳未満の精子の2倍に達します。一方卵子も加齢とともに老化し、20代後半から30代前半にかけて妊孕性が徐々に低下し、特に35歳を境に妊孕性は急速に低下します。 女性は5ヶ月目の胎児であるときに、すでに卵巣の中に500万個の卵細胞を備えており、その後卵細胞は減り続け、出生時には100万個まで減りますが、初潮の頃にも30万個の卵細胞を保有していると言われています。 そのうちのおよそ500個の卵細胞から作り出された卵子を月経の度に、通常一個ずつ排卵していき、40代半ばではほとんど卵細胞が残らない状態になります。 もともと人間は妊娠しにくい宿命を持っており、ネズミが1回の生理周期の中で妊娠する確率が100%、チンパンジーが70%であるのに対し、人間は20%程度に過ぎないそうです。 社会的な理由により晩婚化は急速に進行しましたが、生物学的に妊娠可能な年齢の限界は変わらないため、日本人が妊娠に賭けられる時間、つまり妊娠するチャンスは益々小さくなっています。 最近、成人と認定される年齢を18歳に引き下げる案が検討されていますが、人間の生物学的な繁殖年齢を考慮した場合、一理ある考え方かもしれません。 ○ 不妊治療や妊娠とレントゲン撮影(「妊娠と放射線」 日本歯科医師会雑誌124巻3号2000年より引用) 前置きが長くなりましたが、歯科治療に際して、最もレントゲン撮影の弊害を心配されているのは、実は妊婦の皆さんではなく、つらく長い不妊治療を受けられている方々です。 生活習慣を改善し、妊娠しやすい時期に受胎に挑戦するタイミング妊娠法を最初に試みますが、不安や焦燥にかられている方が多く、レントゲン撮影の危険性にも非常に敏感になっていらっしゃいます。では不妊治療にとってレントゲン撮影はどの程度障害になるのでしょうか? 実際には、不妊治療に際しても、痛くてつらい卵管造影を行なうくらいですから、歯科用レントゲン撮影を行うことにより、受胎できなくなる恐れはありません。 頭部の対する歯科用標準レントゲン撮影(3〜4本の歯を撮影するための小さなレントゲン写真)の実効線量は、0.0163〜0.0391mSv(mSv:ミリシーベルト)ですが、その時の放射線防護衣を着用しない場合の卵巣や精巣など腹部臓器の被爆線量はその数分の一程度になります。歯科用標準レントゲン写真を10枚撮影した場合は、この値の10倍になります。 歯列全体を撮影するパノラマレントゲン写真の場合の実効線量は0.0399〜0.0436 mSvであり、やはり腹部臓器の被爆線量はその数分の一程度と推定されています。 また歯科用CT(断層撮影)の実効線量はパノラマ撮影の6〜7倍とされます。 (ちなみに胸部CT撮影が6.9 mSv) 一方、放射線被爆による影響については、影響が現れる下限の値(閾値:しきいち)について以下のように報告されています。 ① 精巣への影響 一次的不妊を起す値 150 mSv 永久的不妊を起す値 3500 mSv ② 卵巣への影響 不妊を起す値 2500〜6000 mSv ③ 胎児への影響 奇形の発生 100 mSv 精神遅滞 120〜200 mSv ※ 白血病や癌などの影響が表れる閾値は1000 mSv以上。 この資料から考えると、歯科用のレントゲン撮影による不妊や胎児への影響は考えられないレベルであると思われます。 よく言われることですが、ふつうに暮らしているだけで、人は自然放射線(宇宙線や岩石からの放射線)を一年間に2.4 mSv受けます。 他にもガンマ線を浴びることになる成層圏を飛行する航空機へ搭乗すれば、東京とニューヨークを往復すると0.2mSv被爆しますし、石造りの建物に入れば、岩石から放出されるラドンガスによる被爆を受けます。 また人体を構成する骨自体も、中に含まれるカリウム原子の一部が放射線を発生しているそうです。 ただ生きているだけでさえある程度の被爆を受けるのが宿命であり、オルドバイ渓谷で最初の猿人が咆哮を上げてから、500万年もの間の世代間自然被爆の蓄積を耐え抜いて人類は生き残ってきたわけですから、小線量の歯科用レントゲン撮影を過剰に心配する必要はありません。 ○ 10dayルールの遵守 しかしできるだけ生殖細胞に対するリスクを避けることを常に考えることは無益ではなく、妊娠する可能性のある女性に対しては、胎児への放射線被曝を避けるため、月経開始からの10日間にレントゲン撮影を行なうことを勧めています。 ○ 妊娠中の胸部や腹部のCT撮影を回避する期間 比較的線量の多いCT撮影を妊娠中に避けることは有意義なことだと思います。 特に受精後から8日までの着床前期であれば、流産を起こす可能性が他の時期よりも高まり、また受精後2〜8週の器官形成期では奇形発生の可能性が他の時期より高まりますので、避けられる撮影ならば、この時期を外します。 ○ 「レントゲンを撮らないで歯科治療ができないのですか?」 歯科治療の大半は歯と骨という硬組織を対象としていますので、レントゲン撮影をしないで治療を行うことは、目隠しをして交差点を渡るようなリスクを孕んでいます。 患者さんにとっては、同じ「鈍痛」であっても、根の病気もあれば、歯根破折もあり、咬み合わせによる外傷や、周囲の筋肉や顎関節の痛みであることもあり、他の部位の病変が原因の放散痛や、錯誤痛、慢性疼痛に伴う痛みの記憶である場合もあります。 たぶんかぶせた冠の下のむし歯が原因ではないかと思い込み、削ってみたらむし歯がなかったという話はよく聞くことであり、できるだけ詳細な検査を行なって、「見込み治療」を避けることが治療の安全性の確保と無駄の排除につながります。 しかし学問的にはレントゲン撮影に対する必要のない怖れであっても、患者さんの情緒的な不安や恐怖にも対応することは歯科治療上、大切な配慮になります。 このような場合、最終的には患者さんの選択に従い、レントゲン撮影を行なわずに、限定的な歯科治療を行う場合も多々あります。しかし不完全な診断に基づく治療は、誤診や再発のリスクが高く、最終的な被害は術者でなく患者さん自身にふりかかってくることをよく理解する必要があります。 参考文献: 1. 鹿島 勇、閉野政則 「歯科臨床における画像診断の現状と展望」 日本歯科評論 No599,600,1992 2. 草間朋子、「妊娠と放射線」 日本医師会雑誌 第124巻・第3号、p367-370, 2000 3. 「歯科診療における被爆」デンタルハイジーン別冊1997 4. 「要説歯科放射線学」 島野達也著 書林 |