| 5月30日 |
|
|
||||||
|
|
||||||
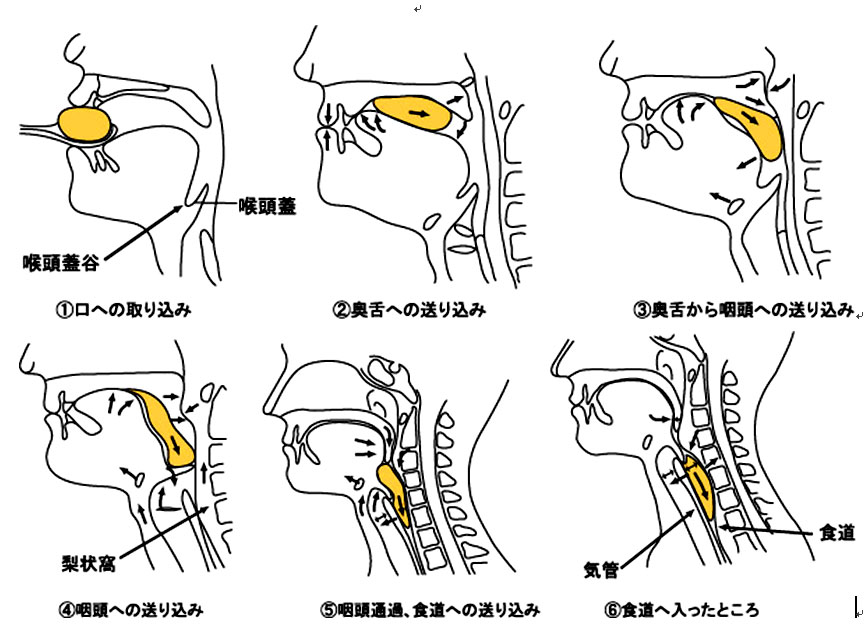 (藤島一郎:脳卒中の摂食・嚥下障害,第2版,医歯薬出版,東京.2005;P19~29 より引用) 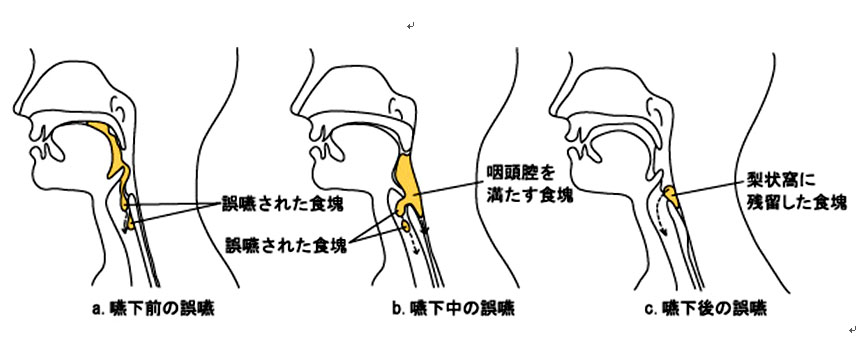 (藤島一郎:脳卒中の摂食・嚥下障害,第2版,医歯薬出版,東京.2005;P29) さる5月29日、「第7回摂食・嚥下障害セミナー」が松本歯科大学で開催されました。図書館二階の学生ホールは満席になり、多くの言語療法士(Speech Therapist: ST)の方々や歯科医師や歯科衛生士、医師が聴講していました。 講師は、この春から松本歯科大学の特殊診療科の準教授に就任された松尾浩一郎先生で、先生は東京医科歯科大学をご卒業後、藤田保健衛生大学に在籍され、その後、アメリカ、メリーランド州にある有名なジョンズ・ホプキンス病院にて研鑽を積まれた方で、現在、松本歯科大学の摂食・嚥下リハビリテーション外来の主任を務められています。 超高齢社会において、脳血管障害やパーキンソン病、老化に伴う摂食・嚥下機能の低下など様々な原因で、食べ物や飲み物をうまく飲み込めない、間違えて肺に入れてしまう摂食・嚥下障害に苦しく方々が増えています。 物をうまく飲み込まないということは、生活の質を著しく低下させるばかりでなく、生命の危機にもつながります。脱水や低栄養状態に伴う免疫力の低下や生きる意欲の減退、窒息、誤嚥性肺炎などは認知症と並んで、「高齢化社会日本」の社会的な宿痾として深刻な問題となっています。 この分野の研究や臨床はまだ黎明期にある状態で、明確なエビデンスに基づいた診断、治療法はこれから整備され、社会に普及していく過程になります。 口から入った食べ物は、口腔から咽頭を通り、食道から胃へ送られていきます。口の中で歯と舌で砕かれた食べ物は、舌と咽頭の筋肉の働きで食道に向かって押しやられます。 咽頭は鼻腔、口腔、喉頭の後ろにある12cm程度の粘膜と筋肉で構成される管ですが、延髄にある嚥下中枢による制御を受けて、食べ物が鼻腔や気管に紛れ込まないように交通整理しています。 咽頭は上部が鼻腔と口腔、下部が食道、気管と連絡し、通常は呼吸に使われていますが、食べ物や唾液を飲み込むときだけ、嚥下の通路として機能します。 これに対し、サルなど他の哺乳類は呼吸の通路と、嚥下の通路が解剖学的に分離しています。人間は複雑な発声機能を獲得するために、両者が一緒になっています。 つまり気管から押し出される気流を、軟口蓋を駆使して口腔へ導くようにし、様々な複雑な発音を可能にしています。 咽頭に食べ物が入ると咽頭の奥の軟口蓋が収縮し鼻咽腔を閉鎖し、食べ物を下方へ押しやり、鼻腔に入らないようにします。 同時に咽頭の底部にある喉頭蓋が気管の入り口を封鎖し(喉頭閉鎖)、食べ物が気管に入らないようにします。 摂食・嚥下過程は、先行期(認知期)、準備期(咀嚼期)、口腔期、咽頭期、食道期の五つのステージに分類されますが、日本では全過程が重視されるのに対し、アメリカのDysphagia Research Society(嚥下障害学会)で主に問題とされているのは、咽頭期、食道期の問題だそうです。 何気なく食べ物を飲み込んでいますが、その裏にはこのように複雑な制御を必要としていますので、もともと誤嚥しやすい宿命を持っています。 嚥下障害(dysphagiaディスファジア)の診断は、全身的な観察から始まり、お口や喉の観察、水飲みテスト、問診などにより嚥下障害のスクリーニングを行い、ビデオ嚥下造影(Videofluorographic swallowing study /VFSS)などによる検査により、喉頭侵入や誤嚥があるかどうか、その原因は何か、その対応策は何かを診断します。 ここで喉頭侵入とは食べ物や唾液が本来は喉頭蓋で塞がれているため、入らないはず声門手前まで入り込むことを意味し、誤嚥は声門を越えて肺に入ることです。 昨日の講演では、Mannの嚥下能力評価表(MASA/The Mann Assessment of Swallowing Ability)が紹介されていましたが、200点満点で177点以下では嚥下障害が疑われるものとして活用されているそうです。 では嚥下障害の治療はどのように行なわれているのでしょうか? 間接訓練と嚥下時の体位の工夫やとろみをつけた食べ物などを用意する直接訓練に分かれるそうです。 間接訓練は 1.感覚強化(アイスマッサージなど) 2.筋力強化 3.機能訓練に別れ、筋力を強化した上で、嚥下の機能訓練を行なうのがリハビリテーションの流れになっています。 筋力強化として講演では、シャキアー訓練(Shaker訓練/頭部挙上訓練)が患者さんに指導しやすく、科学的に効果が実証されている方法として紹介されていました。 シャキアー訓練は仰臥位、つまり仰向けに寝た状態で、頭を持ち上げ、自分のつま先を見る訓練です。このとき両肩を床につけておく必要があります。この訓練により、舌骨上筋群、特にオトガイ舌骨筋が強化できるそうです。 この他にも舌筋訓練として、The Iowa Oral Performance Instrument(IOPI)を用いて舌筋の力をつける方法、機能訓練が紹介されました。 各訓練の適応症と目的を理解して行なうことが重要で、それには患者さんごとに異なる摂食・嚥下障害の病態をよく理解する必要があります。 経管栄養、例えば胃瘻(percutaneous endoscopic gastostomy/PEG)を行なえば、誤嚥を防げるかというと、そういうことはなく、PEGには胃食道逆流が起こる問題があるそうです。 先日も、長年通院されていた患者さんが長期の入院中に誤嚥性肺炎を繰り返し逝去されました。歯科医院においても診療室で行なえる筋力強化訓練指導などにより、少しでも患者さんのQOL改善に寄与できる可能性があるものと思います。 また重症の摂食・嚥下障害の患者さんを専門医療期間に紹介することも私たち、歯科開業医の大切な責務だと思います。 高齢化社会を乗り切るためにも歯科医療が関与すべき地平は広いという感想を持ちました。 ○ 松本歯科大学摂食・嚥下リハビリテーション外来 026-51-2307 ○ 2008年7月16日(水)午後7時~9時に「第8回摂食・嚥下障害セミナー」が松尾先生と藤田保健衛生大学衛生学部の馬場尊先生の講演により行なわれるそうです。申し込み先はFAX0263-51-2115 参加費1500円 参考文献:1.「介護予防のための口腔機能向上マニュアル」菊谷武 編著 建帛社 2.「脳卒中の摂食・嚥下障害,第2版」藤島一郎 著 医歯薬出版 3.「介護予防と口腔機能の向上」藤島一郎他 医歯薬出版 4.「図説 口腔解剖学」上條雍彦 著 アナトーム社 |