  |
|||||||||||||||||||||||||||||||||||||||||
↑前へ戻る
平成11年における75〜79歳及び80〜84歳での1人平均現在歯数は、それぞれ9.01本(平成5年は6.72本)及び7.41本(成5年は5.14本)となっていることから、80歳での1人平均現在歯数は、8.21本(成5年は5.93本)と推定されます。 また、平成11年における75〜79歳及び80〜84歳で20本以上自分の歯を有する者の割合は、それぞれに17.5%(平成5年は10.00%)及び13.0%(平成5年は11.70%)であることから、80歳で自分の歯を20本以上有する者の割合は、15.25%(平成5年は10.85%)と推定されます。 日本人の残存歯数は徐々に改善されつつありますが、8本の残存歯では生理的に十分な咀嚼能力を発揮できません。 平均余命が長くなっている昨今、豊かな老後を過ごすためには、60歳や70歳になってからの歯科疾患対策では遅すぎ、少なくとも喪失歯が急に増えだす前段階の40歳代にしっかりとした予防とメインテナンスの習慣を築くことに意味があると考えられます。 成人が歯を失う最大の原因は歯周病であり、歯周病はバイオフィルムというネバネバした膜に守られて歯根の表面に付着する歯周病菌により炎症が引き起こされ、最終的には歯を支える歯槽骨が壊されて発症します。 歯周病は歯周病菌と宿主の免疫機構との力関係によりおこる病気であるとされています。したがって歯科医院では歯周病の患者さんに対し、免疫力を弱める疑いのある生活習慣(喫煙、睡眠不足、偏った食生活、強いストレスなど)を改善するように指導し、徹底的なプラークコントロールを行っていただき、細菌の付着する足場になる歯石を取り除き、歯根面をきれいにお掃除して、できるだけ細菌の数を減らそうと努力します。 歯周病菌と呼ばれる一群の細菌ですが、一応、酸素の無い状態で生きる偏性嫌気性菌やスピロヘータが主因と言われています。、でも現在の進んだ培養技術でも拾いきれないポケット内の微生物が存在するのではないかと思われるため、未知の細菌やウイルスが歯周病の成立に関係している可能性も残っています。結核の原因は結核菌、ジフテリアの原因はジフテリア菌、赤痢の原因は赤痢菌という流れから考えると歯周病の原因になる特定の歯周病菌があると考えたくなるわけですが、歯周病のタイプ、微生物を採取するポケット内の場所、急性期か静止期かで、採取される微生物の種類には変動があり、歯周病は複数の微生物による一種の混合感染症である側面を持っています。(表1) 表1.現在認定のところ歯周病の原因になると考えられている微生物(真菌は確証が不十分)
近年、歯周病で骨が失われるメカニズムの詳細が徐々に解明されてきました。 骨は造骨細胞と破骨細胞のカップリングにより絶えず、骨の吸収と添加が繰り返され、その形態を保ち、また骨格に加えられる力に有効に抵抗できる形態に変化していきます。普段は吸収と添加のバランスは厳密に保たれてますが、何らかの原因で破骨細胞の働きだけが活性化したときに、骨の吸収が添加を上回り、歯を支える歯槽骨の破壊につながっていきます。 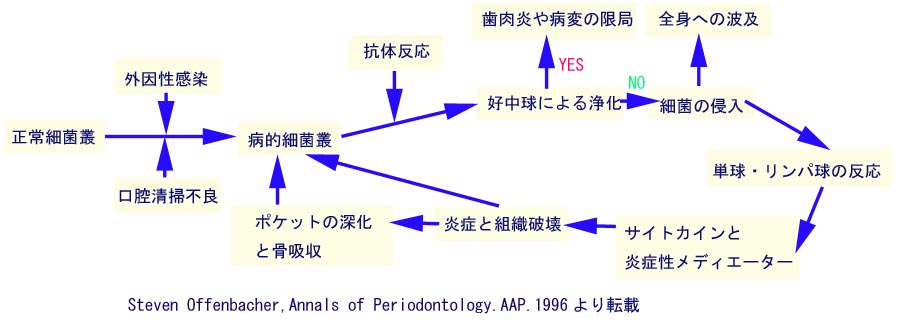 (以下、イラストで語るペリオのためのバイオロジー 山本浩正著等を参照) 上図の外因性感染(exogenous infection)は、もともと歯肉溝の中にいない細菌が、外部から侵入し感染する場合を指します。これに対し、免疫力の低下などにより、もともと歯肉溝の中で生活していた正常細菌叢のうちの幾種類かの細菌が爆発的に増殖し、病的細菌叢をつくる場合を、内因感染(endogenous infection)と呼びます。 これらの歯周病原性細菌がグリコカリックスという多糖体を分泌し、バイオフィルムを形成し、歯根面上に定着します。 体内に侵入した細菌に対し、まず好中球が次にマクロファージが反応します。つまり好中球やマクロファージ、補体、NK細胞などによる非特異的な一次防御(自然免疫)が発現します。このとき、進入した細菌やその周りの細胞が好中球やマクロファージを遊走させる遊走化因子を放出し、それに反応した好中球やマクロファージが細菌の周囲に集まって貪食を開始します。でも細菌や異物などのオリジナルの抗原そのままではその貪食能はあまり強く発揮されません。そのため、抗体Ig-Gや活性補体C-3bが細菌や異物の表面に結合することにより好中球やマクロファージが食べ易い状態にされます。(オプソニン化) 好中球はIg-G抗体のFc部分に対するレセプターや活性補体C-3bに対するレセプターを持っているので、オプソニン化により貪食能は強化されます。 まず歯周病菌やそれの出す物質に対し、Ig-G抗体のFabが結合します。マクロファージなどの食細胞は、抗原と結びついた抗体のFcといわれる部分を見極めることによって侵入する異物を非自己と認識して貪食します。(液性免疫) 好中球は貪食したことが刺激となって活性酸素などの殺菌物質を産生し、放出します。またマクロファージは抗原が侵入した情報をB細胞、T細胞に知らせます。(抗原提示) 第一段階の好中球(多形核白血球)が細菌をやっつけにやってくる段階で細菌の増殖が抑制されれば、炎症は局所に限局し、歯肉炎の段階に留まります。宿主がプラークコントロールをしっかりと行えば、炎症は消退し健康状態を回復できます。骨の破壊も起きません。 でも、好中球による細菌の浄化ができない場合、細菌のある者は、血流にのって全身に伝播し、動脈硬化や心筋梗塞など、全身の臓器へ影響を及ぼすことになります。 次の段階として単球やリンパ球が出動します。この単球は血管から出た段階でマクロファージと呼ばれますが、マクロファージは異物を貪食するだけでなく、その情報をリンパ球に伝えたり、さまざまのサイトカインを分泌します。 歯周病菌の毒や数が宿主の防御機構を上回る場合は、マクロファージはインターロイキン1(IL-1)、TNF-α(腫瘍壊死因子)、PGE2(プロスタグランディンE2)などのサイトカインや炎症性メディエーターと呼ばれる物質を出しますが、これらは破骨細胞を活性化し(歯周病細菌の 内毒素LPSリポポリサッカライド が骨芽細胞の RANKL 発現を促進することにより破骨細胞の分化を誘導する)、骨や結合組織を自己破壊してしまいます。したがって免疫反応が確立していない乳幼児では骨が破壊される歯周炎になることはほとんどありません。 つまり骨や結合組織を破壊する主因は、宿主自身の細胞が出すサイトカインや炎症性メディエーターなどアレルギー性の免疫反応による破壊です。その他、細菌の出す内毒素やスピロヘータの出す酵素自身にも炎症を継続し、骨を破壊する働きがあります。またスピロヘータには歯周炎を起こした歯周組織の免疫抑制を起こします。 逆に宿主が優勢となるとマクロファージは増殖因子を放出し、骨や結合組織が再生されます。骨とバイオフィルムの距離は常に2.5mmに保たれています。つまりプラークが侵入すれば、そこから2.5mmの深さの骨はすぐに失われてしまいます。これは細菌バイオフィルムから骨を遠ざけ、全身への感染を防ぐためと思われます。 また、歯周病菌の出す内毒素LPSに反応してマクロファージが放出するサイトカインの量は遺伝的に人により決まっていると言われています。つまりうまれつき歯周病になり易い人がいるわけで、遺伝子診断により自分が歯周病体質かどうかを知ることができます。 以上のように宿主の防御機構を遥かに凌駕する優勢な歯周病菌に対して起こる免疫病理学的歯周組織破壊 によりプラークから骨を遠ざけ、全身への深刻な悪影響を回避しようとする現象が歯周病の実体だとも言えます。 歯周病を予防し、治療の成功と安定した術後成績を獲得するためには、宿主の免疫力を低下させる要因を取り除き、丁寧なプラークコントロールと専門家による定期的なメインテナンスにより、炎症の除去と力のコントロールを継続する必要があります。 |
|||||||||||||||||||||||||||||||||||||||||